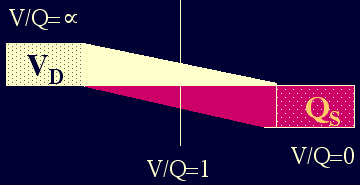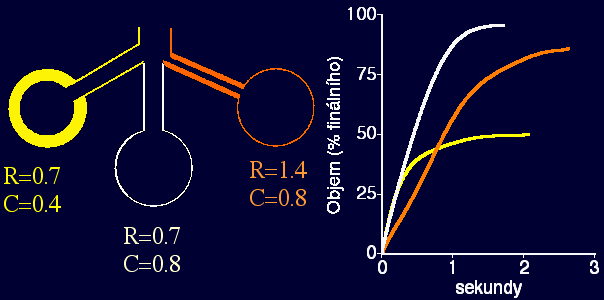Plicní cirkulace
Poměr plicní ventilace a perfuse
Václav Hampl, Ústav
fyziologie UK 2.LF
Toto jsou moje poznámky, podle kterých přednáším. Bez výkladu
nemusí vše být snadno srozumitelné. Čtenář, který nebyl na přednášce,
nechť se proto nediví, pokud nebude všemu rozumět.
Diapozitivy jsou (v angličtině) tady (ale je v nich celkem to samé, jako na této stránce)
Zvláštnosti plicní cirkulace:
- Funkce (O2 do krve).
- ~ celý srdeční výdej.
- Kolem kapilár vzduch - žádná opora proti intravaskulárnímu tlaku
- ten musí být nízký.
- Vysoký průtok při nízkém tlaku - nízký cévní odpor
Parametry plicní cirkulace

Metody:
- Katetrizace
- tlaky (vč. v zaklínění)
- srdeční výdej
- námaha
- vazodilatační test
- Echo
Bronchiální cirkulace:
- Systémové řečiště
- Výživa dých. cest a větších plicních cév
- Část anastamozuje do plicních žil: fyziologický zkrat
- cca 1% srdečního výdeje
- snižuje PaO2 o ~2 mmHg, SaO2 o ~0.5%
- Při embolii umí částečně nahradit plicní cévy
Další funkce plicní cirkulace:
- Metabolické
- ACE
- odstraňování BK, ET, 5-HT....
- Filtrování embolů
- PAP v klidu roste až při ucpání >30% řečiště
Plicní cirkulace má ve zdraví nízký klidový cévní odpor:
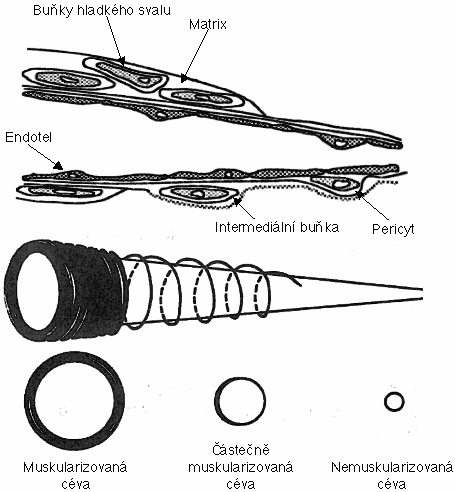
- Krátké cévy.
- Tenká stěna (velká poddajnost).
- Minimální klidový tonus
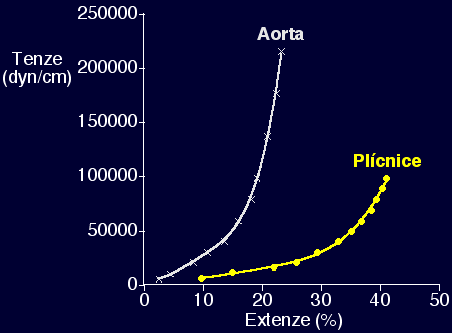
Plicní cévy jsou poddajnější než systémové
Alveolární a extra-alveolární cévy
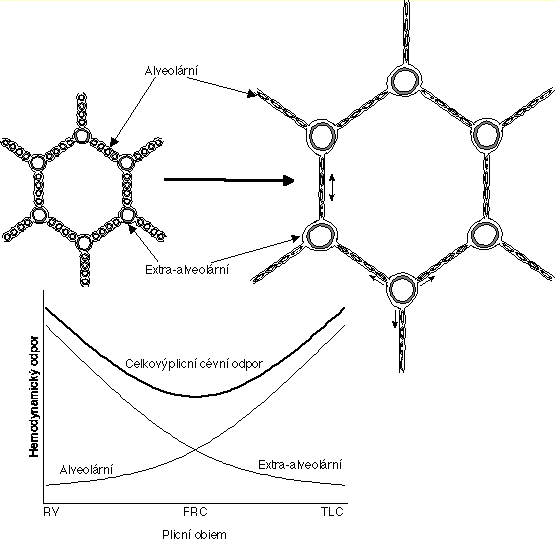
Průtok krve plícemi roste od hrotu k bázi
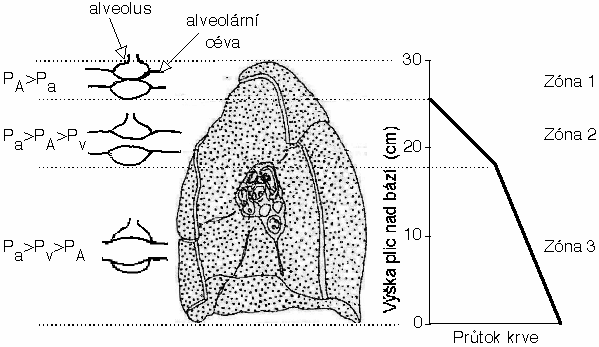
V zóně 4 úplně dole průtok zase klesá - mechanismus ne moc jasný
Růst průtoku směrem k bazím plic:
- Zóna 3:
- poklesem odporu distenzí.
- Zóna 2:
- dtto
- růst hnacího tlaku (Pa-PA: Pa roste, PA ne)
Zvýšení Pa zlepšuje perfuzi apikálních částí plic
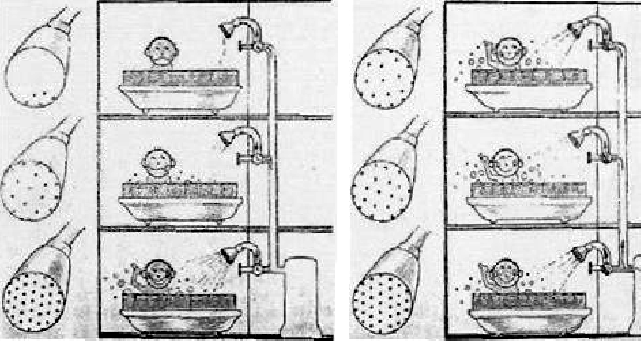
Důsledky zonality plicní hemodynamiky:
- Při malém zvýšení Pv nemusí růst Pa
- Při Pv>PA roste Pa úměrně Pv.
- Edém nejdřív dole (největší tlaky).
- Přetlaková ventilace - ubývá zóny 3 ve prospěch zón 1 a 2
Plicní cévní odpor (PVR)
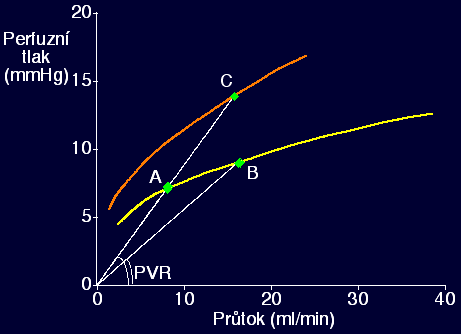
Zvýšení srdečního výdeje.(např. námaha):
- PVR klesá (hl. mikrocirkulace):
- distenze (průchod krvinky plic. kapilárou se zkracuje z ~0.8 sec
až na ~0.3 sec)
- nábor.
- proto jen minimální růst tlaku
- (při extrémní námaze někdy až tzv. stress failure plicních kapilár)
Filtrace v plicních kapilárách:
| kapilární tlak: |
7 mmHg
|
| negativní intersticiální tlak: |
8 mmHg
|
| osmotický tlak intersticiální tekutiny: |
14 mmHg
|
CELKOVÁ SÍLA VEN:
|
29 mmHg
|
|
|
| osmotický tlak plasmy: |
28 mmHg
|
CELKOVÁ SÍLA DOVNITŘ:
|
28 mmHg
|
|
|
| Net filtrační tlak (ven): |
1 mmHg
|
(odsáváno lymfatickým systémem)
|
|
- tlak v systémových kapilárách je dost vyšší (~17 mmHg)
- osmotický tlak intersticiální tekutiny 14 mmHg odráží pomerně
dobrou prostupnost plicních kapilár pro proteiny
Regulace plicního oběhu:
- Průtok = srdeční výdej
- Nervy minimálně (jen zvýšení žilního návratu sympatikem)
- Humorální vlivy:
- desticky, makrofágy, endotel,...
- TxA2, PGI2, NO, ET, 5-HT, kyslíkové radikály,...
- hl. patologie
- Lokální regulace: intraorgánová distribuce průtoku (udržování
V/Q)
Poměr ventilace/perfuze (V/Q)
(Podobně jako překládání zboží z vagónů do náklaďáků na nádraží
pro zásobování města)


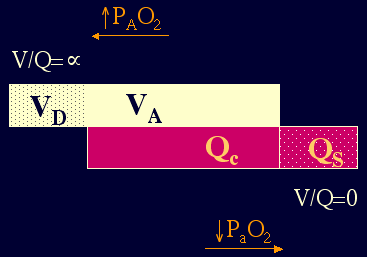
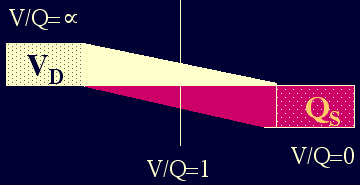
Nerovnoměrnost V/Q:
Vyšší odpor a nižší poddajnost snižují ventilaci (při normální
nebo zvýšené frekvenci)
Rahn-Fennův diagram (alveolární PO2-PCO2)

- V klinice se už nepoužívá, ale dobrý pro konceptuální pochopení
- Zkrat se počítá ze zjednodušení, jakoby celý pohyb doleva z ideálního
V/Q byl důsledkem přidání žilní krve krve do ideální krve
- Podobně mrtvý prostor jakoby celý pohyb doprava byl přidáním inspirovaného
plynu k ideálnímu alveolárnímu plynu (
- takto měřený zahrnuje i anatomický mrtvý prostor
- normálně ~30% dechového objemu
- při námaze méně - pak je to skoro jen anatomický mrtvý prostor
Nerovnoměrnost V/Q
- Zvyšuje A-a PO2 (norm. 5-20 torr).
- Snižuje PaO2:
- snížení V/Q - žilní příměs
- zvýšení V/Q - Q protéká jen nepostiženými částmi, tedy v nich
relativně roste - žilní příměs
- A-a O2 diference má diagnosticky tu výhodu, že je málo závislá
na úrovni ventilace
- Klinický význam zjištění V/Q: rozlišení intrapulmonárních (zkraty,
mrtvý prostor) a mimoplicních (hypoventilace, anemie, srdeční
selhání, A-B disbalance) příšin hypoxémie
Lokální zvýšení V/Q nad ~1 má minimální vliv na [O2]
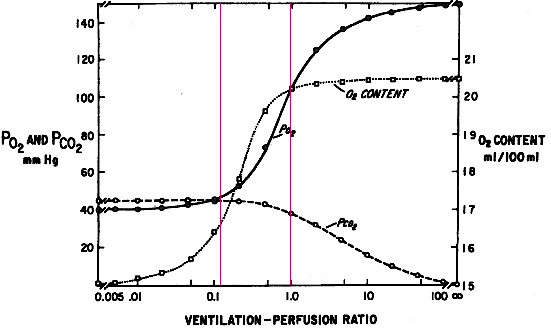
- Je to díky vlastnostem saturační křivky Hb
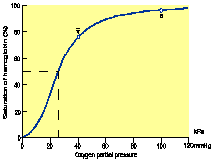
- Proto růst V/Q v jedné části plic nemůže kompenzovat pokles v
jiné
- PO2 a PCO2 se moc nemění, dokud V/Q nepřesáhne ~0.2
- O2 koncentrace skoro neroste nad V/Q~1
Rozložení (distribuce)
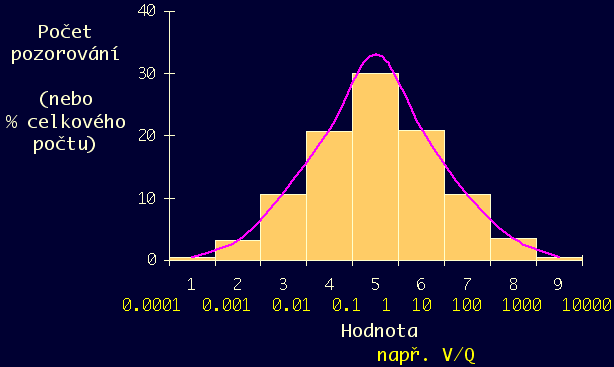
Multiple Inert Gas Elimination Technique (MIGET)
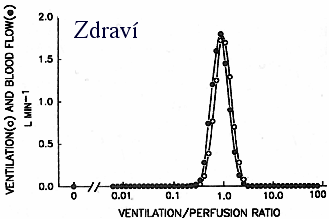
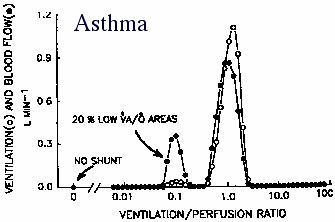
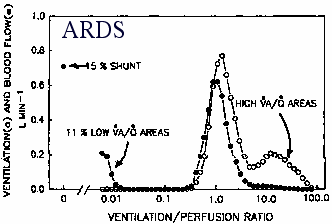
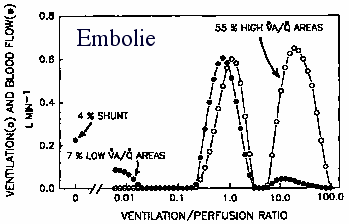
- Při astmatu je PaO2 často normální díky zvýšenénu srdečnímu vydeji
- Nerovnoměrnost V/Q při astmatu je hlenem a obstrukcí, ne bronchokonstrikcí
(bronchodilatancia to nezlepší)
- Velké nerovnoměrnosti V/Q taky při celkové anestézii (mnohá inhalační
anestetika inhibují HPV)
- High V/Q areas in COPD due to emphyseatous destruction of alveolar
walls - less vessels - hypoperfusion, less connective tissue -
higher compliance - larger distension during indpiration - more
ventilation
- V/Q inequality is the sole cause of hypoxemia in COPD
- Shunts almost always present in ARDS due to atelectasis, exsudate
and cell debris
- In primary pulmonary hypertension V/Q mismatch usually not bad,
but hypoxemia often present due to secerely compromised CO and
censequently low PvO2
Jak se MIGET dělá?
- IV roztok různě rozpustných plynů
- Aceton (nejrozpustnější)
- Eter
- Enfluran
- Cyklopropan
- Etan
- SF6.(nejmíň rozpustný)
- Detekce ve vydechovaném vzduchu a v arteriální krvi
Princip MIGET
- Příměs vzduchu z mrtvého prostoru (kam se plyn nemohl dostat)
"ředí" celkový exhalovaný vzduch - čím vyšší V/Q, tím méně plynu
je v exhalovaném vzduchu.
- Příměs krve ze zkratu (kde nemohl plyn z krve utéct) brání poklesu
koncentrace plynu v arteriální krvi.- čím nižší V/Q, tím víc plynu
je v arteriální krvi
Kompenzace nerovnoměrnosti V/Q
- zvýšení V/Q - lokální hypokapnie - růst pH - lokální bronchokonstrikce
- zvýšení V/Q - narušená tvorba surfaktantu - zhoršení poddajnosti
- pokles ventilace
- snížení V/Q - retence CO2 - hyperventilace
- zlepší CO2 > O2 (disoc. křivky)
- snížení V/Q - hypoxická plicní vazokonstrikce
- Pokles V/Q může být kompenzován taky růstem srdečního výdeje,
protože tím (při nezměněné spotřebe O2 tkáněmi) se do plic vrací
krev s vyšším PO2 a tedy vliv žilní příměsi na arteriální PO2
je menší
Hypoxická plicní vazokonstrikce (HPV) udržuje V/Q
HPV optimalizuje oxygenaci krve tím, že napomáhá přednostní perfúzi
lépe ventilovaných částí plic. Čísla jsou ~PO2 v mmHg.
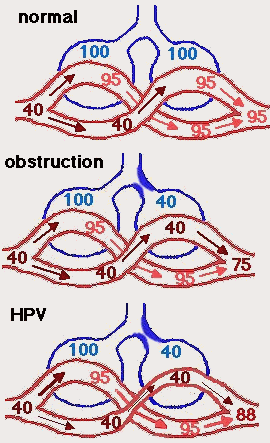 |
Nahore: okysličení krve za ideální situace rovnoměrné ventilace
na příkladu 2 stejně ventilovaných alveolů. PO2 v alveolárním
vzduchu je v obou alveolech přibližně stejné a oběma protéká přibližně
stejná část celkového průtoku. Krev vytékající z obou alveolů
je dobře a podobně okysličená. Smíšením vzniká dobře okysličená
arteriální krev.
Druhé schéma: část dýchacích cest je ucpána (zde znázorněno ucpáním
jednoho ze dvou terminálních bronchiolů) a HPV nefunguje (např.
v aplikace vazodilatancia). Kyslík rychle přechází z uzavřeného
alveolu do protékající krve a PO2 v něm rychle klesá až téměř
na úroveň PO2 žilní krve. Krev protékající tímto alveolem se proto
neokysličí a po smíšení s okysličenou krví z druhého alveolu značně
snižuje výsledné PO2 arteriální krve.
Třetí schéma ukazuje, jak tuto situaci ovlivňuje HPV. I zde krev
protékající hypoxickým alveolem snižuje po smíšení s krví z normoxického
alveolu výsledné PO2 arteriální krve, avšak mnohem méně než v
nepřítomnosti HPV. Průtok hypoxickým alveolem je totiž díky HPV
značně snížen, takže k výslednému PO2 arteriální krve přispívá
jen velmi málo. Průtok normoxickým alveolem je naopak pasivně
zvýšen (protože celkový průtok zůstává stejný) a tvoří proto po
svém dokonalém okysličení většinu arteriální krve. |
HPV je rychlá, setrvalá, rychle reverzibilní.a závislá na stupni
hypoxie
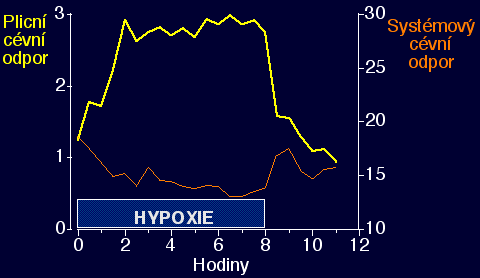
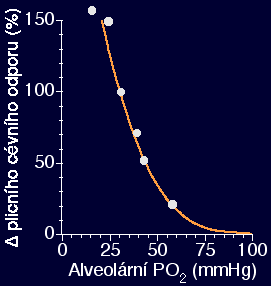
Tonus je minimální už kolem 21%O2, další zvyšování O2 další dilataci
neudělá
Mechanismus HPV
- Redoxní změny???
- Inhibice K kanálů
- Depolarizace membrány buněk plicního cévního hladkého svalu
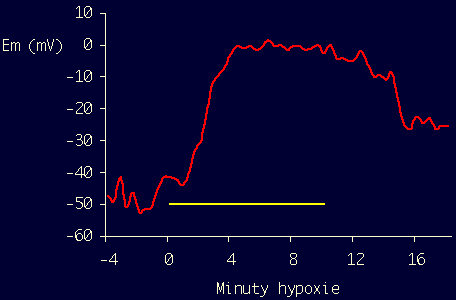
- Aktivace Ca kanálů typu L
- Influx Ca
- Uvolnění Ca z intracel. zásob
- Aktivace kontraktilního aparátu vápníkem
Plicní vazodilatace při narození
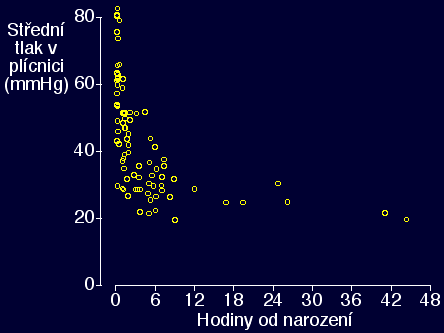
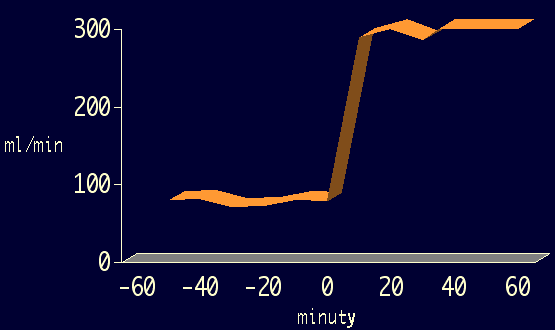
Průtok krve plícemi při narození
Nemoci
WWW zdroje o plicní cirkulaci a plicní hypertenzi (anglicky):